|
Menopausia
La perimenopausia
es un período o etapa de
transición anterior al cese
definitivo de la menstruación.
Está caracterizada por cambios e
irregularidades en los ciclos
menstruales, los cuales se
tornan progresivamente más leves
y espaciados.
Comienza
alrededor de los 45 años
aproximadamente, puede durar de
tres a cinco años y culmina
cuando la mujer deja de
menstruar por completo por
agotamiento del funcionamiento
ovárico y disminución importante
de las hormonas sexuales.
De una manera progresiva y
 paulatina,
se produce un déficit de
hormonas sexuales (estrógenos y
progestágenos) y aparecen una
serie de síntomas ligados a esa
deficiencia hormonal, como
sofocos, palpitaciones,
depresión, insomnio,
transpiración nocturna, cambios
de humor, irritabilidad,
vértigos y cefaleas. paulatina,
se produce un déficit de
hormonas sexuales (estrógenos y
progestágenos) y aparecen una
serie de síntomas ligados a esa
deficiencia hormonal, como
sofocos, palpitaciones,
depresión, insomnio,
transpiración nocturna, cambios
de humor, irritabilidad,
vértigos y cefaleas.
La perimenopausia
representa un período de
transición entre la capacidad
reproductiva y la menopausia.
Este período ha sido
identificado como el más
dificultoso para la mujer por la
naturaleza impredecible y
errática de la declinación de la
función ovárica.
La transición
hacia la menopausia tiene una
fuerte variación individual.
A lo largo de
este proceso involutivo se
producen una serie de fenómenos
físicos, fisiológicos,
psicológicos y sociales.
La caída de la función endocrina
en la menopausia incluye otras
hormonas como la tiroides, las
suprarrenales, la hormona de
crecimiento, la melatonina y
como consecuencia de esto, se
enlentece el metabolismo.
Entonces se observa una
diferente localización del
tejido graso, que se deposita en
este momento en la zona
abdominal y flancos, en mamas y
zona posterior del cuello
haciéndose difícil eliminarla.
La impresión de
que es una etapa negativa
aparece relacionada con el
envejecimiento, cuya
característica y presencia se
asocia a ideas de deterioro y
pérdida de roles, funciones y
prestigio. También aparece el
tema de la imagen corporal. El
cuerpo adquiere así una
dimensión simbólica cargada de
significaciones culturales y
sociales en torno a sus cambios
y transformaciones biológicas.
Con el aumento de peso aparecen
sentimientos que merman la
autoestima, no tanto por la
forma corporal actual sino por
el acercamiento a la imagen de
mujer vieja.
La caída
estrogénica que ocurre en la
menopausia se asocia también a
cambios psicológicos que afectan
el estado de ánimo, producen
pérdida de interés por
actividades placenteras,
adinamia, energía baja,
desinterés por el sexo. Y por lo
general, se realiza una
evaluación retrospectiva crítica
y profunda de la experiencia de
vida, de la autobiografía.
Si bien
constituye un período crítico
para la mujer, están dadas las
condiciones para que, siguiendo
una estrategia bien dirigida,
pueda sacarse mucho beneficio de
lo que a primera vista parece un
conjunto de inconvenientes. Es
en este momento en que la mujer
puede realizar actividades que
había postergado en función de
la pareja, de la familia o de un
trabajo.
La terapia de
sustitución hormonal está
indicada en algunas pacientes en
quienes se den las
circunstancias adecuadas para
efectuarla.
Otros
tratamientos para mitigar los
síntomas, para mejorar la imagen
y para prevenir la aparición de
los signos del envejecimiento
son: los fitoestrógenos, la
terapia biológica, la quelación,
terapia con otras hormonas que
no sean estrógenos,
antidepresivos, medicina
orthomolecular y todas las
opciones que brinda la medicina
estética.
Osteoporosis
Es la lesión
atrófica más común del hueso.
.La reducción de la masa ósea
produce un deterioro del
esqueleto que tiene un alto
riesgo de sufrir fracturas,
especialmente de la cadera, la
columna y la muñeca.
El pico de
masa ósea se alcanza a los 25
años. La pérdida es lenta y
gradual en ambos sexos, aunque
predomina en la mujer, luego de
la menopausia.
En enfermedades de malabsorción,
diabetes, hiperparatiroidismo,
artritis reumatoidea,
acromegalia y otros trastornos
hormonales también se observa la
aparición de osteoporosis.
En esta patología la
pérdida de calcio es mayor que
la absorción del mismo, lo que
produce un desbalance y el
esqueleto pobre en calcio, se
vuelve quebradizo
En cuanto a los síntomas, se
caracteriza por dolores óseos
generalizados, especialmente a
lo largo de la columna
vertebral, zona interescapular y
se acentúan luego de permanecer
largo tiempo de pie. A veces se
producen contracturas musculares
y fenómenos de artrosis en
las pequeñas articulaciones.
Una piel seca y la acentuación
de la cifosis dorsal acompañan
estos síntomas. Además, la
altura del tronco disminuye a
consecuencia del colapso de
algunas vértebras dorsales.
La densitometría es el método
más fidedigno para realizar el
diagnóstico de osteoporosis.
En la radiografía se observa una
mayor transparencia y delgadez
de las estructuras óseas.
El hueso es un tejido vivo que
se encuentra en permanente
actividad. De manera, que la
osteoporosis es una enfermedad
que se puede prevenir y tratar.
Una buena alimentación, rica en
calcio y la actividad física
juegan un rol importante de la
prevención. Una vez instalada la
patología puede tratarse
haciendo un cambio en el estilo
de vida, realizando terapias de
revitalización y en los casos
indicados, el uso de medicación
específica para revertir el
proceso o por lo menos
retrasarlo.
La
quelación elimina el calcio
circulante con lo que se
estimula la paratiroides que a
su vez produce mayor cantidad de
calcio que se localizará en los
huesos. Las personas que
realizan quelación muestran
cambios importantes en la
densitometría ósea sin tener que
acudir a la suplementación de
este mineral.
Artrosis de Rodilla
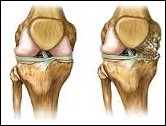 La
artrosis de rodilla es una
enfermedad degenerativa de la
articulación, caracterizada por
el desgaste progresivo del
cartílago articular que provoca
dolor, rigidez y deformidad.
Afecta a personas mayores de 45
años, tanto a hombres como a
mujeres pero en ellas el
comienzo es más temprano. La
artrosis de rodilla es una
enfermedad degenerativa de la
articulación, caracterizada por
el desgaste progresivo del
cartílago articular que provoca
dolor, rigidez y deformidad.
Afecta a personas mayores de 45
años, tanto a hombres como a
mujeres pero en ellas el
comienzo es más temprano.
El cartílago articular es una
capa que cubre la superficie de
la articulación, y que tiene la
funcion de servir como
amortiguador disminuyendo la
fricción o roce cuando se mueve
la pierna.
La rodilla es muy vulnerable
porque carga la mayor parte del
peso corporal, siendo una
articulación muy expuesta a la
progresión de la artrosis ya que
a la sobrecarga se le suman los
traumas, alteraciones
biomecánicas, la herencia, el
sobrepeso y las infecciones.
Al igual que en otras
articulaciones se produce un
adelgazamiento del cartílago
articular, haciéndose la
superficie articular rugosa con
lesiones del cartílago y
desapareciendo éste en forma
total o parcial. La movilidad de
la rodilla suele ser muy
dolorosa, sobretodo en estadios
avanzados con claudicación de la
marcha que evoluciona hacia la
deformidad de la articulación.
El proceso de la artrosis suele
ser progresivo, pero puede
detenerse o incluso revertirse.
Es muy importante el sobrepeso
como factor desencadenante de la
artrosis de rodilla. Las
personas que tienen un sobrepeso
de un 20% tienen de 7-10 veces
más riesgo de padecer artrosis
de rodilla.
El paciente se queja de rigidez,
especialmente en la mañana al
pararse o al quedarse mucho
tiempo sentado. Lo más
importante es el dolor, que se
incrementa al permanecer mucho
tiempo de pie o al subir y bajar
escaleras.
Tratamiento:
El tratamiento consiste en
técnicas de rehabilitación, que
se dirigen a prevenir la
disfunción, intentando iniciar
la terapia antes de que aparezca
la incapacidad para que no
aumente la gravedad y duración
de los síntomas, como la
inflamación y dolor, la atrofia
muscular, la deformación de la
articulación y la limitación del
movimiento con claudicación de
la marcha.
Los analgésicos,
antiinflamatorios, glucosamina,
condroitin sulfato, terapia
neural con procaína,
celuloterapia, medicina
orthomolecular, ozonoterapia y
plasma rico en plaquetas son
también pilares en el
tratamiento de esta patología.
El plasma rico en plaquetas
contiene factores de crecimiento
que una vez inyectados en la
articulación de la rodilla
estimulan la producción de
colágeno y fibroblastos
recomponiendo el cartílago
desgastado o lesionado.
Fibromialgia
 Es
un síndrome de dolor crónico
difuso del sistema
musculoesquelético sin datos
convincentes de patología en
ellos. Se inicia generalmente en
un punto muy definido, como la
zona lumbar o cervical y
evoluciona hacia un dolor
generalizado en un plazo que
oscila entre meses o años. Es
un síndrome de dolor crónico
difuso del sistema
musculoesquelético sin datos
convincentes de patología en
ellos. Se inicia generalmente en
un punto muy definido, como la
zona lumbar o cervical y
evoluciona hacia un dolor
generalizado en un plazo que
oscila entre meses o años.
Junto al dolor se
observa fatiga, cefaleas o
migrañas, trastornos del sueño,
hipotensión, ansiedad,
depresión.
Puede presentarse
junto con artrosis, artritis
reumatoidea y patologías
autoinmunes.
La persistencia
del dolor puede contribuir a que
el paciente evite movilizarse,
al aislamiento personal,
debilitamiento progresivo e
incapacidad creciente.
Las hipótesis
sobre su etiología son:
-
Preocupación
excesivamente alta hacia los
síntomas corporales.
-
Disminución
del umbral de tolerancia al
dolor.
-
Alteración de
los mecanismos neurales
implicados en la transmisión
del dolor.
El hecho de que
el dolor sea tan difuso, junto a
la observación de que los
pacientes afectados tienden a
demostrar niveles bajos de dolor
y que su padecimiento no arroje
ninguna prueba específica de
laboratorio, aunque a veces
pueden hallarse niveles bajos de
cortisol en orina y disminución
de la serotonina, hace muy
difícil el diagnóstico de
fibromialgia.
Las repercusiones
de esta patología sobre la vida
familiar, laboral y social del
paciente son generalmente muy
importantes, más aún cuando los
medios terapéuticos no han
demostrado eficacia alguna.
Debido a la
diversidad de síntomas, el
tratamiento es
multidisciplinario.
El ejercicio
físico es uno de los pilares del
tratamiento. Cuando es aeróbico
potencia la liberación de
opioides que favorecen la
disminución del dolor y produce
bienestar general.
Antidepresivos, analgésicos,
anticonvulsivantes y otras
medicaciones son usadas para
paliar los síntomas.
Una terapia que
va adquiriendo cada vez más
importancia es la de la
quelación, ya que los pacientes
manifiestan una reducción de los
síntomas a las pocas semanas de
haber comenzado el tratamiento.
Crisis en la edad madura
 Entre
los 40 y 50 años hay un período
de transición que puede resultar
especialmente crítico para la
persona que tiene que hacer
frente a numerosos cambios
personales, profesionales y
sociales, previstos o no. En ese
momento pueden surgir
sentimientos de pérdida de la
juventud. Aparecen los primeros
signos de declive físico, la
percepción de envejecer, la
constatación de ser vulnerable a
raíz de la enfermedad o muerte
de algún familiar o amigo, el
crecimiento y la progresiva
autonomía de los hijos, la
necesidad de equilibrar la
balanza entre la vida
profesional y la personal. Entre
los 40 y 50 años hay un período
de transición que puede resultar
especialmente crítico para la
persona que tiene que hacer
frente a numerosos cambios
personales, profesionales y
sociales, previstos o no. En ese
momento pueden surgir
sentimientos de pérdida de la
juventud. Aparecen los primeros
signos de declive físico, la
percepción de envejecer, la
constatación de ser vulnerable a
raíz de la enfermedad o muerte
de algún familiar o amigo, el
crecimiento y la progresiva
autonomía de los hijos, la
necesidad de equilibrar la
balanza entre la vida
profesional y la personal.
Es una época en la cual la
persona valora sus objetivos,
sus logros y sus compromisos.
Los deberes familiares se
perpetúan, las relaciones
matrimoniales o de pareja se han
deteriorado o estancado, las
obligaciones laborales son poco
o nada satisfactorias.
Entonces se piensa que la vida
no es lo que uno había deseado o
proyectado y esta situación
puede llevarlo a plantear la
necesidad de un cambio para
recuperar la juventud perdida y
aprovechar lo que algunos
consideran la última
oportunidad.
Ante tal vivencia hay personas
que se atreven a realizar el
cambio, equivocándose o no, sin
medir las consecuencias, y otras
se sumen en la insatisfacción,
el stress crónico y la
depresión, con todos sus
trastornos psíquicos y
orgánicos.
Existen estrategias para no
naufragar en cavilaciones que
muchas veces no tienen
respuestas.
Obviamente lo primero que hay
que descartar son las patologías
que tienen como uno de los
síntomas a la depresión.
Abordaje multidimensional:
-
Diversas técnicas de
relajación adaptadas a cada
paciente y sus
circunstancias. Estas se
basan en la relajación
muscular y combinación de
respiraciones profundas.
-
Técnicas cognitivas que
utilizan una serie de
métodos psicológicos que
enseñan a reestructurar el
pensamiento. ( de ideas
negativas a pensamientos
positivos)
-
El masaje, la meditación y
la hipnosis también tienen
buenos resultados en el
stress crónico.
-
Farmacología específica como
ansiolíticos, antidepresivos
y hormonas.
-
La terapia biológica,
celuloterapia, medicina
ortomolecular y la quelación
son las técnicas más
modernas para tratar estos
tipos de trastornos,
mitigando los síntomas y
mejorando la calidad de vida
del paciente.
Jaqueca
La jaqueca es un padecimiento
heredo-familiar a menudo
comenzando en la pubertad,
caracterizado por cefaleas
paroxísticas, en general
hemicraneales. Afecta
preferentemente a las mujeres y
se debe a espasmos de los vasos
encefálicos que primero se
contraen y luego se dilatan
dolorosamente y a un proceso
inflamatorio producido por este
trastorno.

El acceso de jaqueca es
provocado por diversas causas
como la menstruación, el mareo
producido por viaje en auto,
insomnio, cambios atmosféricos,
excesos de alcohol y comida,
fatiga, luz brillante.
Generalmente se acompañan de
náuseas, fotofobia,
irritabilidad, depresión,
inapetencia. Los trastornos
sensitivos que aparecen con
estas cefaleas son parestesias o
adormecimiento de una mano, pie
o mitad facial; los motores,
pueden ser una sensación de
debilidad hemilateral con
dificultad para tragar o afasia
momentánea.
El paciente prefiere permanecer
en lugares oscuros y sin ruidos.
El dolor es continuo, muchas
veces pulsátil, comienza antes
del mediodía, localizado en las
regiones frontal, ocular o
temporal. Su intensidad aumenta
poco a poco hasta que se vuelve
insoportable y persiste durante
horas.
La cefalea tipo tensional,
también más frecuente en
mujeres, estaría ligada a la
contractura de la musculatura
cefálica posterior y nuca (malas
posturas, stress, falta de
actividad física) y a veces
puede ser tan intensa que
incapacita al paciente en el
desempeño de su vida cotidiana.
Nuestras propuestas para mitigar
el dolor o eliminarlo totalmente
se basan primeramente en la
práctica de ejercicios aeróbicos
durante la etapa de desaparición
de los síntomas, medicina
orthomolecular, en especial la
quelación, como desintoxicación
y eliminación de las moléculas (
citoquinas) que se producen con
las crisis de dolor y medicación
específica para el tipo cefalea
que presenta el paciente.
|


